Содержание
Не так давно при лечении кариеса либо его осложнений, стоматологу достаточно было только заменить дефектные ткани зуба пломбировочным материалом.
Сейчас же цель, стоящая перед ним, усложнилась. Уже недостаточно просто восстановить форму пораженной патологией единицы.
Надо также предотвратить развитие рецидивных состояний, восстановить полную функциональность и все биометрические характеристики, в том числе и контактные пункты.
Анатомия и функции
Контактным пунктом зубов в стоматологии называется место соприкосновения апроксимальных поверхностей соседних элементов челюстного ряда.
При условном разделении апроксимальной поверхности на три части ― срединную, жевательную, придесневую, данное анатомическое образование находится на грани между срединной и жевательной поверхностью, вблизи со щечной зоной.
У людей в молодом возрасте пункт обычно точечный, т. е. когда контактные поверхности имеют соприкосновение только в одном месте, а в старшем возрасте – плоскостной (или линейный), когда искривление проксимальных стенок выражена слабо. Подобное изменение объясняется стиранием твердых зубных тканей и физиологической подвижностью зубных элементов.
На рисунке: 1. Точечный; 2. Плоскостной тип.
Важно! Чем больше искривленность апроксимальных поверхностей, тем точнее и правильнее в физиологическом и анатомическом отношениях будет выражен контакт.
Имеется различие контактных пунктов между нижней и верхней челюстями. В первом случае они находятся по центральной линии, во втором – имеют буккальное отклонение.
Физиологическое значение образований переоценить трудно. Правильные контакты между соседними единицами в зубном ряду важны по таким причинам:
- Отсутствует вероятность попадания еды между зубами.
- Укрепляют зубы между собой, т. е. сохраняют целостность зубных рядов.
- Повышают их функциональную активность.
- Способствуют равномерному распределению жевательной нагрузки.
- Стабилизируют зубные ряды.
- Предохраняют от повреждения десневые сосочки.
- Уменьшают деформацию челюстной кости.
Неправильные контакты приводят к множеству проблем, а именно:
- скапливается пища под десной и между зубами;
- затрудняется их процесс очищения;
- на апроксимальных поверхностях и у корня развивается кариес;
- деструктируются стенки альвеол;
- неправильно при пережевывании распределяется пищевая масса;
- раздражаются и систематически травмируются межзубные сосочки;
- формируются десневые карманы и развивается хроническое воспаление периодонта.
Все названные факты обосновывают важность сохранения контактных пунктов и их правильного восстановления в случае реставрации зуба.
Диагностика
Для выявления нарушений целостности контактов и обследования апроксимальных поверхностей используются:
- визуальный осмотр;
- зондирование;
- просвечивание (транс люминесценция);
- рентгенография;
- электроодонтометрия;
- витальное окрашивание;
- колориметрия.
Обследование пациента начинается со сбора и анализа анамнеза пациента. Обычно пациенты жалуются на проблемы с удалением продуктов между зубами, болезненность пародонта и его кровоточивость при попытке самостоятельной чистки межзубных пространств, а также отечность десневых сосочков.
Если зуб разрушен сильно, к этим симптомам добавляется реакция на термическое раздражение и сладкое.
Визуальный осмотр начинается с обследования щечно-языковой поверхности. Его результаты показывают положение и параметры контактов от окклюзивной поверхности к шейке. Позиции середин контактов на данных поверхностях измеряется их соотношением к длине зубной коронки.
Вид с окклюзивной стороны показывает расположение контактов относительно щечно-языковых поверхностей. Их нахождение зависит от параметра щечно-языковой стороны коронки и определяется правильностью расположения зубных элементов в ряду, а также окклюзивным соотношением с единицами-антагонистами.
Когда дефект обнаружен ниже контактного образования (в пришеечной части), для осмотра используется зонд, рабочая часть которого изогнута полукольцом.
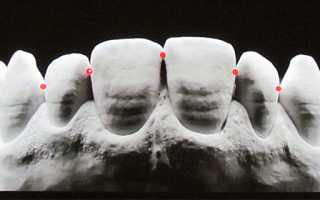
Транс люминесцентной методикой можно выявить наличие патологических процессов и состояние эмали. Выполняется просвечивание тканей зуба светом, исходящим от специального оборудования. Отмечено, что поток лучей по-разному пропускается здоровыми и деминерализованными зубными тканями.
На практике применяются два способа просвечивания:
- Фиброоптическое, когда обследование делается в темноте, и зубы просвечиваются холодным ярким лучом. Пораженные области плохо пропускают свет и видны затемнения на фоне светлых здоровых поверхностей.
- Люминесцирование. Кариозные области отображаются под УФ-лучами темными пятнами.
Рентгенография поможет обнаружить дефекты на ранней стадии развития, определить глубину и локализацию кариозного поражения, связь патологии с пульпой и присутствие изменений в пародонте.
Электроодонтометрия оценивает степень вовлечения зубных тканей и пульпы в кариозный процесс. Заключается в действии небольшого разряда электротока на обследуемую зону. По появлению реакции от зуба (силе покалывания), определяется его состояние.
Для выявления нарушений на апроксимальных гранях, применяется витальное окрашивание. Осуществляется только после профессиональной стоматологической чистки и удаления зубных отложений.
Зубы около 3-х мин. подвергаются окрашиванию метиленовым красителем. После ополаскивания водой, контактные области оцениваются в пределах от ярко-синего до светло-голубого оттенка с насыщенностью окрашивания 0%-100% по специальной шкале (10 – или 12-цветной). Яркость окрашивания свидетельствует о силе патологических изменений.
Колориметрия заключается в поочередном ополаскивании ротовой полости глюкозой (ее 0,1% раствором) и метиленовым красным (с концентрацией 0,15%). На тех участках, где идет отклонение Ph к кислой среде, окрас эмали изменяется от желтоватого до насыщенно-красного, что подтверждает наличие нарушений.
Классификация матриц и систем фиксации
В процессе ликвидации нарушений в контактных участках, стоматологи используют матрицы, служащие гранью для пломбировочной массы и предотвращающие ее чрезмерное наслоение, выделяющейся за естественный контур зубов.
С их помощью:
- реконструируется апроксимальная зубная стенка;
- формируется контактный межзубный пункт;
- защищаются от давления пломбы зубодесневые сосочки;
- гарантируются условия для уплотнения пломбировочного материала.
Ко всем видам матриц предъявляются общие требования:
- должны иметь конусообразную форму;
- выдерживать давление внесенного пломбировочного материала;
- не мешать созданию пломбы;
- иметь оптимальные параметры;
- не изменяться под фиксирующими приспособлениями и клиньями.
Существует две классификации матриц по форме:
- Плоские – ленты, полоски;
- Рельефные, сформированные по анатомии зуба.
- Контурные (в зоне контакта имеется выпуклость) – кольцевые, секционные.
Систематизация по материалу изготовления:
- полимерные (из лавсана, полиэстера);
- металлические (титановые, стальные);
- комбинированные (металло-полиэстерные).
Системы фиксирования матриц:
- Пружинная – для закрепления перфорированной матрицы.
- Секционная система «ЗМ», где для удержания матрицы применяются особые пружинящие кольца.
- Держатель «Тоффлемайет» — помогает восстанавливать дефекты, относящиеся ко второму классу с любой из сторон челюсти.
- Готовые матрицы со встроенными фиксаторами – нужны для реконструкции премоляров, моляров.
В отдельную группу приспособлений для закрепления матриц выделены клинья. Также они необходимы для создания нужного расстояния в межзубных пространствах.
Важно! Вид матрицы подбирается с учетом формы и параметров зуба, локализации, объема и величины нарушения.
Как показывает практика, врачи в работе чаще пользуются контурными матрицами – лавсановыми с закрепляющими устройствами или секционными металлическими, клиньями из дерева и кольцами из металла.
Подготовка
После проведения диагностических мероприятий и установки точного диагноза, пациент проходит несколько подготовительных к восстановлению контактов процедур:
Сначала вводится анестетик. Как только он проявит свое действие, выполняется «расклинивание» зубных элементов и проверка их окклюзивных контактов. Для подготовительного сепарирования выбираются клинышки, соответствующие параметрам межзубного промежутка.
Для этой цели рекомендуется брать клинья из дерева, которые после абсорбирования влаги увеличиваются.
При вводе клина с язычной стороны, его конец должен выйти с обратной стороны (вестибулярной), при этом межзубные сосочки обязательно отдавливается его основанием.
В случае, когда кончик клина не вышел, приспособление заменяется другим (более тонким), либо вводится еще один с противоположной стороны.
Все действия по исправлению нарушений начинаются, спустя 10 минут после получения видимого и устойчивого расширения межзубного пространства.
С жевательной поверхности
В ходе вскрытия полости на жевательной поверхности, сначала устраняется эмаль. В случае если патология поразила и фиссуры, полости объединяются.
Со стороны окклюзионной поверхности выполняется сглаживание (финирование) режущих краев. В районе маргинального гребня перешеек должен быть зауженным. Обычно его ширина равняется 1/4 интервала между буграми коронковой части.
Если разрушение бугров превышает половину расстояния от верха бугра до центра фиссуры, они укорачиваются на 0,2 см с последующим закрытием композитом для понижения в вероятности их откола.
При образовании полости убираются из контакта с рядом стоящими элементами боковые стенки. На границе апроксимальной и пришеечной поверхностей важно наличие толщины эмали не менее 0,1 см. Затем делается ее скос.
Особое внимание обращается на обработку придесневой стенки, поскольку оставшиеся области с деминерализованной эмалью впоследствии станут причиной рецидивного кариеса. Данная стенка формируется к вертикальной зубной оси перпендикулярно, а сама эмаль на стенке сглаживается.
Доступ при высокой клинической коронке
В состоянии, когда полости расположены ниже контакта с вестибулярной, либо небно-язычной поверхности, рекомендуется к выполнению методика «тоннеля (прохода)».
Тоннельное препарирование
Суть методики заключается в том, что полное раскрытие полости с вычищением нависающих краев не проводится. Стоматолог формирует нечто напоминающее тоннель с сохранением зубных тканей и бугров.
Препарирование проводится с жевательной стороны, и отличается низким качеством обзора полостных стенок, травмоопасностью из-за вероятности вскрытия пульпарной камеры, возможностью проявления осложнений и непредвиденных ситуаций: перелома гребня и рецидива кариеса.
Материал и способы восстановления
Из-за развития эстетической стоматологии и появлением новых материалов для пломбирования, стало возможным восстанавливать любые анатомические образования зубов, в том числе и их контактный пункт.
Работая над ним, врачу нужно реконструировать:
- контактный скат гребня;
- сам контакт;
- отверстие в придесневой зоне, сформированное «расклиниванием».
Необходимость в воссоздании контакта при поражении зубов кариесом, возникает при запечатывании полостей II- IV классов.
Для этой цели применяются: композит, сочетание СИЦ + композит с компомером, амальгама.
Сэндвич техника
Суть технологии заключается в наложении пломбы, состоящей из двух слоев, при этом для внутренней ее части зуба (дентина) берется стеклоиномерный цемент, для наружной – композит (воссоздается эмаль).
Методика рассматривается как замена адгезивной технологии и применима:
- в случае пломбирования участков около зубной шейки или корневой системы;
- при пломбировании обширных полостей;
- для реконструкции депульпированных элементов;
- при наличии сопутствующих системных патологий.
Данной технологии отдается предпочтение и при лечении некариозных дефектов твердых зубных тканей, когда изменены дентин или эмаль, а также при отсутствии возможности полноценной сушки полости.
Существует два способа размещения двухслойной пломбы:
- Сэндвич «закрытого» вида, когда у прокладки отсутствует контакт со средой ротовой полости, т. е. она не касается краев полости, поскольку покрывается со всех сторон композитной массой.
- Сэндвич «открытого» вида, т. е. прокладка с ротовой полостью соприкасается после наложения композита. Данный вариант предпочтительно применять при закрывании полостей II класса, расположенных в поддесневом участке, и невозможности выполнить полноценное высушивание.
Использование тягучего композита
Тягучий композит по этой технологии используется как адгезивный слой. Для воссоздания контактов применяются две методики ― пассивная, активная.
В первом случае композит накладывается на стенки слоем, не превышающим 0,15 см до краев эмали, а после проводится полимеризация.
Далее проходит послойная реставрация придесневой стенки материалом обычной плотности. Полость запечатывается композитом до самых бугров.
Вторая из методик применима только при узком промежутке между матрицей и стенками. Первая порция, из приготовленного для пломбирования материала, наносится слоем всего в 0,15 см на все полостные стенки до самого края эмали (минуя десневую), светоотверждается.
Оставшаяся порция накладывается поверх десневой стенки, но не проходит полимеризацию. Затем наносится пакуемый композит, либо обычный, равномерно распределяется штопфером.
Под давлением тягучий композит заполняет собой узкую область промеж матрицы и восстанавливаемой единицы, далее полость восстанавливается по классической технологии.
Техника Берлотти
По завершению полимеризации адгезивной массы, в полость вносится композитный материал химического отверждения. Усаживание материала в зоне придесневой стенки всегда направлено к пульпарной камере и мягким тканям, т. к. данные участки имеют повышенную температуру.
Оставшаяся часть полости, не дожидаясь затвердевания материала, заполняется светоотверждаемой композитной массой и полимеризуется.
Техника Camus
Небольшое количество композитного материала полимеризуется на гладилке, после чего вносится в полость, заполненную неотверждаемым видом композита.
Пока стоматолог фиксирует данную порцию к матрице и прижимает по направлению к соседней единице, ассистент занимается фотополимеризацией всего пломбировочного материала.
На практике наиболее популярным у врачей методом реставрации контактов является восстановление («пассивное», «активное») с использованием в качестве адгезивной прослойки жидкотекучего композита.
Проверка качества реставрации
Для выяснения качества воссоздания контактного образования, стоматологом проводятся следующие действия:
- удаляются излишки пломбировочного материала;
- проверяется правильность окклюзионного контакта;
- обследуется краевое прилегание зондом или флоссом (нить вводится с некоторым усилием).
Контакт считается низкого качества, если хорошо визуализируется межзубное пространство или зубная нить легко входит между зубами. Реставрацию нужно переделать, если пациент предъявляет жалобу на застревание еды между зубами, либо на разрыв флосса при гигиенической чистке.
В видео представлена дополнительная информация по теме статьи.
Отзывы
Реконструкция контактных пунктов – сложный, но важный этап при лечении кариозной полости. Их наличие важно для стабильности и функционирования отреставрированного зуба, а также влияет на все анатомические структуры полости рта.
Поделиться опытом лечения зубов с воссозданием их контактов, поделиться мнением о целесообразности этой манипуляции, Вы можете, оставив комментарий к этой статье.
Частые вопросы
Что такое контактный пункт зуба?
Контактный пункт зуба – это точка контакта между верхним и нижним зубами при закрытии челюстей. Он обеспечивает правильное распределение нагрузки при жевании и говорении.
Какова важность отсутствия нарушений контактного пункта зуба?
Отсутствие нарушений контактного пункта зуба может привести к различным проблемам, таким как неправильное распределение нагрузки на зубы, износ эмали, перекосы и смещения зубов, проблемы с прикусом и даже боли в челюстях.
Какие нарушения контактного пункта зуба могут возникнуть?
Нарушения контактного пункта зуба могут включать его отсутствие (открытый контакт), смещение контакта в сторону (боковой контакт), неправильное вертикальное положение контакта (глубокий или поверхностный контакт) и неправильное горизонтальное положение контакта (передний или задний контакт).
Какие проблемы могут возникнуть при нарушении контактного пункта зуба?
При нарушении контактного пункта зуба могут возникнуть проблемы, такие как неправильное распределение нагрузки на зубы, износ эмали, перекосы и смещения зубов, проблемы с прикусом, боли в челюстях, а также проблемы с жеванием и произношением.
Каким образом можно исправить нарушения контактного пункта зуба?
Исправление нарушений контактного пункта зуба может включать ношение брекет-системы, накладок, ретейнеров или других ортодонтических аппаратов. В некоторых случаях может потребоваться хирургическое вмешательство или протезирование.
Полезные советы
СОВЕТ №1
Регулярно посещайте стоматолога для профилактического осмотра и очистки зубов. Это поможет выявить нарушения в контактном пункте зуба и предотвратить их развитие.
СОВЕТ №2
Следите за своей полостью рта и зубами. Обратите внимание на любые изменения в контактном пункте зуба, такие как боли, чувствительность, кровоточивость десен или необычные ощущения при прикусывании. В случае обнаружения проблем, обратитесь к стоматологу как можно скорее.