Содержание
Воспаление кости называется по-разному – в зависимость от того, какие структуры костной ткани оказались затронутыми.
Если деструктивный процесс распространился только на твердые ткани, его называют оститом. Если воспаление затрагивает и костный мозг – остеомиелитом (myelo- – костный мозг).
По своей сути остит – это первая, обычно непродолжительная стадия остеомиелита.
Общие сведения
Остит челюсти – это воспаление челюстной кости на той стадии, при которой воспалительный процесс еще не перешел на костный мозг.
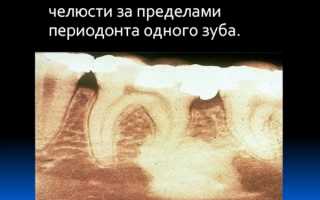
В некоторых источниках дается такое определение патологии – это воспаление костной ткани верхней или нижней челюсти, выходящее за пределы периодонта одной зубной единицы.
Ряд специалистов вообще не разделяют остит и остеомиелит. Тем более что обе патологии имеют один и тот же международный код – К10.2. Тем не менее, большинство хирургов стоматологов считают остит челюстей все же самостоятельной болезнью.
Если оставить заболевание без внимания, и не предпринять адекватного лечения, он, как правило, переходит в более серьезную стадию – остеомиелит с возможностью развития в дальнейшем еще более опасных осложнений.
Непосредственными виновниками являются болезнетворные микроорганизмы, разными путями попавшие в кость, – стафилококки, кишечная и синегнойная палочка, стрептококки и пр.
Под их воздействием в пораженной кости происходит целый ряд деструктивных процессов – экссудативных, гиперемических, резорбционных, репаративных, фиброзных – приводящих к изменению структуры и разрушению костной ткани и, как следствие, к нарушению функциональности зубочелюстного аппарата.
В зависимости от вида деструктивных изменений болезнь подразделяют на следующие виды:
- Разрешающий. Характеризуется рассасыванием и истончением костной ткани. Последняя становится губчатой, пористой и легкой. Главную роль в этих процессах играют остеокласты.
- Конденсирующий. Для этого вида характерно уплотнение, остеосклероз кости. Образуется астеоидная ткань с отложением извести и уплотнением без гаверсовых каналов и костномозговых пространств.
- Фиброзный. Остеодистрофия сопровождается декальцинацией костных тканей и заменой их фиброзной.
- Гнойный. Пиогенный тип сопровождается абсцессами, флегмонами, гнойными периоститами. При этом происходит рассасывание костных тканей с образованием в ней язв (кариеса).
По временному фактору и симптоматике патологию классифицируют так:
- острый;
- хронический.
Иногда выделяют еще подострую стадию, знаменующую собой переход в хроническую форму со снижением симптоматики и улучшением состояния пациента.
В зависимости от распространения по челюстным костям хроническую форму подразделяют:
- на ограниченный, распространяющийся на 2-3 зуба;
- на очаговый, затрагивающий область 3-4 зубов;
- на диффузный, охватывающий значительную часть челюсти.
Острая форма в продолжение 2-3 недель не вызывает существенных деструктивных изменений в челюстных костях.
Однако при отсутствии лечения он, как правило, переходит в хроническую форму, сопровождающуюся структурными и морфологическими изменениями костной ткани. При этом форма челюстей может существенно нарушиться вплоть до изменения симметрии лица.
На 7-8 неделе может начаться наркотизация костных тканей и образование секвестров – полностью омертвевших частей кости. Секвестры могут иметь разные размеры и распространенность по челюстным костям.
Значительно пораженная хроническим оститом/остеомиелитом кость челюсти представляет собой неоднородную по структуре ткань, в которой участки резорбции сочетаются с уплотненными и фиброзными областями. Ослабление кости в местах ее разрежения может привести к перелому челюстей. Изменяется и форма последних.
Патология опасна не только сам по себе, но и своими осложнениями. Дистрофические изменения в челюстной кости – не самое страшное последствие заболевания. Оно может спровоцировать развитие опасных болезней – медиастинита, сепсиса и пр. Некоторые из осложнений могут закончиться летальным исходом.
Причины развития и симптоматика
По этиологии остит челюсти может быть одонтогенным, спровоцированным болезнями зубов или пародонта, и неодонтогенным, возникшим в результате инфицированной травмы или занесения инфекции из органов, не входящих в зубочелюстной аппарат.
В частности, из пораженных туберкулезом легких.
Одонтогенный вид является чаще всего следствием хронического периодонтита. Инфекция из периодонта распространяется на челюстную кость, вызывая остит. Кроме периодонтита причиной патологии могут стать следующие заболевания:
- одонтогенные кисты;
- пародонтит;
- болезни ЛОР-органов;
- инфекционные патологии (герпес, ОРВИ, краснуха, грипп);
- травматическая или неполная экстракция зубов;
- нарушение правил антисептики при стоматологических процедурах.
Способствовать развитию могут:
- сердечно-сосудистые патологии;
- эндокринологические заболевания;
- злоупотребление алкоголем, курение, употребление наркотиков;
- плохая гигиена ПР;
- воздействие лекарств и ядов;
- соматические болезни;
- стрессы;
- простуда.
Симптоматика острого и хронического отита значительно различается. Острая форма проявляет себя гораздо более болезненными, дискомфортными ощущениями, чем хроническая.
Больше страдает и общее самочувствие:
- Больной испытывает сильную боль в области зубов, явившихся первопричиной. Болезненные ощущения могут распространяться на сегмент челюсти, иррадиировать в шею, затылок, висок, ухо. Пальпация и перкуссия болезненны.
- Мягкие ткани, прилегающие к области очага воспаления, краснеют, отекают, становятся плотными.
- Иногда повышается температура, ухудшается общее самочувствие (слабость, головная боль).
- Могут нарушаться функции. В частности, если причиной стал нижний моляр, пациенту становится трудно открывать рот из-за поражения челюстных мышц.
Острый отит длится 2-3 недели, после чего или проходит при адекватном лечении, или переходит в вялотекущую хроническую форму, протекающую бессимптомно или с мало выраженными проявлениями.
Время от времени хроническая форма под воздействием изложенных выше провоцирующих факторов переходит в стадию обострения, напоминающую по своей симптоматике острый тип. При несвоевременном или неадекватном лечении человек может страдать от хронического остита долго – месяцы и даже годы.
Нижняя челюсть в силу особенностей своего строения и кровоснабжения поражается гораздо чаще верхней, и лечится труднее. Мужчины болеют чаще, чем женщины.
Диагностические мероприятия
Диагностирование базируется на данных опроса, смотра и рентгенографии. В некоторых случаях для определения наличия воспалительного процесса может потребоваться анализ крови и другие лабораторные исследования.
Опрос позволяет уточнить время начала болезни, ее связь с развитием и обострением зубных заболеваний, субъективные ощущения пациента (боль и ее характер, нарушение функций и пр.).
При осмотре оценивают вид и состояние зубов и слизистых оболочек в области патологии, их реакцию на перкуссию и пальпацию, конфигурацию лица.
Рентгенографическое диагностирование показывает состояние твердых тканей зубов и челюсти. В отношении острого остита его информативность ограничена, поскольку в течение первых двух недель с момента начала деструктивного процесса изменения в костной ткани отсутствуют.
Они появляются лишь на 3-ей неделе в виде резорбции кости в области апекса корня причинного зуба. Но рентгенограмма может показать увеличение периодонтальный щели зуба, который явился первопричиной заболевания.
Дифференциальная диагностика острого остита состоит в обособлении его от острого периодонтита, хронического остита и периодонтита в стадии обострения, лимфаденита.
В полной степени полезность рентгенографии проявляется при хроническом остите. Рентгенограмма ясно отображает области гиперплазии и резорбции челюстных костей, распространенность патологического процесса, изменение формы челюстей.
Острые болезненные ощущения в сочетание с изменением структуры и формы челюстных костей говорят о хронической форме патологии в стадии обострения.
Анализ крови при острой и обострившейся хронической форме показывает наличие воспалительного процесса (повышение СОЭ, лейкоцитоз и пр.).
Дифференциальная диагностика хронического цистита предусматривает обособление его от таких болезней, как:
- фиброзная дисплазия;
- одонтогенные новообразования;
- челюстные кисты;
- гнойный хронический синусит.
Поскольку диагноз «остит» используется не всеми специалистами (в силу того, что он не признается ими самостоятельной болезнью и относится к остеомиелиту), действительное количество оститов челюсти гораздо больше того, которое обозначено в документации стоматологических клиник.
Основы терапии и прогноз
При лечении в зависимости от формы и выраженности применяют комплексное лечение – консервативные способы, хирургическое вмешательство или их сочетание.
Лечение острого остита желательно проводить как можно раньше, чтобы избежать оперативного вмешательства.
Независимо от формы и выраженности патологии лечение начинают с больных зубов, которые явились первопричиной патологии.
Их рекомендуется удалять в следующих случаях:
- Если они временные («молочники»).
- При сильном разрушении коронки.
- При наличии хронических заболеваний (в частности, периодонтита), которые уже подвергались лечению.
После удаления зуба лунка обрабатывается антисептиком, и обеспечивается ее дренирование.
Если состояние зуба позволяет эксплуатировать его дальше, его оставляют на месте. Антисептирование и дренирование очага воспаления проводят через корневые каналы.
Далее по показаниям проводят консервативное лечение – антибактериальную, дезинтоксикационную и десенсибилизирующую терапию. Может быть назначен прием иммуностимулирующих препаратов.
Лечение хронического остита с некротизированием костной ткани и образованием секвестров требует использования хирургического вмешательства в виде секвестр- и некрэктомии.
После скелетирования челюсти и обеспечения доступа к очагу воспаления, кость очищается от секвестров и некротизированных тканей. Затем производится антисептическая обработка операционного поля.
При необходимости костный дефект заполняется костезамещающим материалом. В конце операции проводится ушивание раны с обеспечением (при необходимости) дренажа.
В последующем проводится лечение операционной раны в виде регулярной санации и перевязок с использованием антисептиков и марлевых дренажей с антибактериальными и регенерирующими мазями.
При деформации челюстной кости эффективной считается физиотерапия – СВЧ, ГНЛ, УВЧ, ионофорез.
Медикаментозная постоперационная терапия полностью соответствует проводимой при остром остите – антибиотики, дезинтоксикационные и десенсибилизирующие препараты.
Рекомендации на период реабилитации включают следующие правила:
- Строгое выполнение пациентом рекомендаций врача по приему лекарственных средств.
- Временный отказ от острой и твердой пищи.
- Аккуратный, щадящий по отношению к операционной ране уход за ротовой полостью.
- Избегание ситуаций, могущих вызвать обострение патологии (значительных физических и эмоциональных нагрузок, переохлаждения, посещения саун и бань, травмоопасных ситуаций и пр.).
- Воздержание от вредных привычек и нездорового образа жизни в виде курения, приема алкоголя и др.
- Регулярные посещения стоматолога для контроля процесса выздоровления.
При адекватном лечении и отсутствии осложнений прогноз острого остита считается благоприятным. Воспаление проходит через несколько дней, отек в области очага воспаления может сохраниться на 10-15 дней.
Хроническая форма болезни требует длительного комплексного лечения с целью недопущения обострений. Важную роль в этом играет иммунный статус пациента.
Возможные осложнения
Осложнения могут быть очень серьезными, вплоть до представляющих угрозу жизни. Первым, почти неизбежным осложнением, является распространение воспалительного процесса на костный мозг, то есть переход в остеомиелит.
Далее возможны следующие осложнения:
- Гнойный процесс в очаге воспаления и прилежащих тканях (абсцесс, флегмона), который в свою очередь может перейти в медиастинит, тромбофлебит синусов ГМ, менингит, абсцесс легкого, гайморит – вплоть до сепсиса.
- Некротизирование и/или секвестрация челюстных костей.
- Перелом нижней челюсти (при рассасывании и остеопорозе значительного объема костной ткани).
Профилактикой осложнений является своевременное диагностирование и адекватное лечение острого или хронического остита.
Лучшая первичная профилактика одонтогенных челюстных оститов и остеомиелитов – правильная гигиена ротовой полости и регулярное посещение стоматолога.
Отзывы
Остит челюсти – проблема посерьезнее больного зуба. И относиться к нему нужно соответственно – при первых же указывающих на него симптомах обращаться к врачу. Главное, не допустить перехода острой стадии в хроническую, и уж тем более в осложнение.
Если вам пришлось избавляться от остита челюсти, расскажите пользователям нашего сайта, какая форма патологии была диагностирована, как и с каким успехом проходило лечение? Комментарий можно оставить внизу страницы.
Частые вопросы
Что такое остит челюсти и насколько он опасен?
Остит челюсти – это воспалительное заболевание костной ткани челюсти. Оно может быть вызвано инфекцией, травмой или другими факторами. Остит челюсти может быть опасным, так как может привести к разрушению костной ткани, инфекции и даже распространению инфекции на соседние области.
Какие симптомы сопровождают остит челюсти?
Симптомы ости челюсти могут включать боль в области челюсти, отек, покраснение, гнойные выделения, ощущение тяжести или давления в области челюсти, а также проблемы с открытием рта или жеванием пищи.
Как проводится лечение ости челюсти?
Лечение ости челюсти зависит от причины заболевания. Обычно врач назначает антибиотики для борьбы с инфекцией, противовоспалительные препараты для снятия боли и отека, а также может потребоваться хирургическое вмешательство для удаления инфицированной ткани или восстановления поврежденной кости.
Как можно предотвратить остит челюсти?
Для предотвращения ости челюсти рекомендуется поддерживать хорошую гигиену полости рта, регулярно посещать стоматолога для профилактических осмотров, избегать травм и тщательно лечить любые инфекции в полости рта.
Полезные советы
СОВЕТ №1
Обратитесь к специалисту-стоматологу при первых признаках остита челюсти. Раннее обращение позволит выявить патологию на ранней стадии и предотвратить ее развитие.
СОВЕТ №2
Следуйте рекомендациям врача по протоколу лечения остиа челюсти. Это может включать прием антибиотиков, промывание раны, удаление некротической ткани и другие процедуры. Следование протоколу поможет предотвратить осложнения и ускорить процесс заживления.