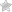Содержание
Геморрой сегодня – заболевание, которое уже стало нарицательным понятием, обозначающим самые сложные наши дела. И это неудивительно: по официальной статистике каждый пятый житель планеты имеет такой диагноз, по неофициальным данным – значительно больше. 75% из них – это пациенты трудоспособного возраста.
Чем опасна болезнь? В онкологию геморроидальные узлы не перерождаются (хотя из коммерческих соображений многие специалисты этим и пугают), но из-за неполного смыкания сфинктера анального канала, связанного с выпадением узлов, многие буквально боятся выйти из дома. И это не единственное последствие воспаления геморроидальных вен. Консервативные методы лечения эффективны в 50% случаев. Что нужно знать о геморрое, чтобы не попасть на операционный стол?
Причины повышения давления в геморроидальных венах
Что такое «геморроидальный узел»? Если вспомнить азы анатомии, в конце кишечника у человека есть прямая кишка, расположенная над сфинктером ануса. В этой зоне находятся геморроидальные вены, чаще всего – в виде трех крупных узлов над сфинктером ануса и еще столько же – прямо под ним. Вены эти извиваются и в норме они не расширяются. Их функции – помогать сфинктеру полностью удерживать газы и каловые массы до определенного момента. Но когда по многим причинам они испытывают перенапряжение, нагрузки повышают внутрибрюшное давление, и это приводит к переполнению венозной системы.
Как результат возникают геморроидальные узлы: внутренние, расположенные выше сфинктера (внутренний геморрой), или внешние, расположенные подкожно, за сфинктером (наружный геморрой). Встречается и смешанный (или комбинированный) вариант. При неадекватной нагрузке венозные сплетения увеличиваются, кровоток в них замедляется и кровь сворачивается. При отсутствии адекватного лечения узлы начинают выпадать, сгусток крови превращается в тромб.
Провоцируют такое состояние множество причин, среди основных факторов:
- Натуживание – подъем тяжестей (в быту или спортзале), роды, неоформленный жидкий или слишком твердый или стул, анальный секс, стрессы.
- Венозный застой – спровоцирован сидячим образом жизни. Особенно вредны в этом плане сидение на корточках, в глубоких креслах, продолжительное высиживание на унитазе (в норме акт дефекации составляет до 5 минут).
- Погрешности в питании – пищевые привычки, провоцирующие нарушения ритма дефекации, раздражение кишечника и ожирение.
- Злоупотребление спиртными напитками, усиливающими приток и застой крови в брюшной полости.
- Генетическая предрасположенность – закладка кавернозной ткани, из которой формируются геморроидальные узлы, происходит еще на эмбриональной стадии развития плода.
Если узлы выходят наружу, независимо от субъективных ощущений в организме начинается воспалительный процесс. Именно в этот момент надо начинать лечение. Распознать геморрой можно по специфическим признакам:
- давлению в области ануса, ощущению инородного тела в прямой кишке;
- впечатлению от частичного освобождения кишечника в момент дефекации;
- жжению и зуду вокруг ануса (раздражает выделяющийся при воспалениях экссудат, именно поэтому на Руси геморрой называли почечуем);
- кровотечение любой интенсивности;
- болезненный стул, дискомфорт после посещения туалета;
- выпадающие при дефекации или натуживании узлы.
Если нет кровотечений и выраженного воспаления, геморроидальные шишки можно на первых стадиях вправлять руками. Процедура имеет некоторые особенности:
- Очистить кишечник (естественным путем или клизмой);
- Вымыть зону промежности прохладной водой;
- При болевых ощущениях можно использовать анестетики типа Троксевазина;
- Чтобы избежать инфицирования, желательно выполнять процедуру в перчатках;
- Выпавшую шишку осторожно вправляют в прямую кишку и сжимают ягодицы;
- Процедуру лучше выполнять лежа на боку, с прижатыми к телу конечностями;
- В таком положении надо оставаться еще как минимум полчаса, если надо вставать, наденьте белье на размер меньше, чтобы плотно сжать ягодицы.
Если болезнь прогрессирует, геморроидальный узел становится плотным, меняет цвет от бордового отенка до фиолетового.
[color-box color=»blue»]Даже если нет всех видимых признаков, пройти обследование стоит. Как и любую болезнь, геморрой легче предупредить и пролечить на первых стадиях, чем решать проблему на операционном столе.[/color-box]
Симптомы
Внутренний и наружный геморрой проявляются по-разному. Наружный тип характеризуется выраженной болью и формированием болезненной шишки снаружи ануса. Это следствие образования тромба внутри раздутой геморроидальной вены. Для оценки этого состояния проктологу достаточно простого осмотра. Эта форма геморроя не предполагает исследование прямой кишки пальцем или инструментами. Классифицируется выраженность тромбоза сосудов по четырем степеням. В соответствии с ними и состоянием пациента определяется тактика лечения. В основном, для незапущенных геморройных узлов применяется медикаментозное лечение: локально зона воспаления обрабатывается мазями, накладываются компрессы, рассасывающие тромб. Врач дает рекомендации по модификации образа жизни для исключения провоцирующих обострение геморроя факторов. Важно подмывать промежность прохладной водой после каждого акта дефекации. Следует сдать анализ крови на свертываемость: возможно, имеет смысл ее немного разжижить. Обычно в течение одной-двух недель наступает полное выздоровление.
Бывает тромбоз крайне выраженным и пациенту проще пережить небольшую операцию, чем терпеть долгое время острую боль при постепенном рассасывании тромба. В таких случаях проводится тромбоэктомия под местным наркозом. Над тромбом делается надрез для извлечения тромба, это дает быстрое улучшение состояния больного. При наружном геморрое прогноз обычно хороший. При соблюдении правил, исключающих провоцирующие факторы, пациент забывает об этом эпизоде.
После ликвидации наружного тромбоза все же стоит посмотреть прямую кишку, ведь болевой синдром уже купирован, чего не скажешь о склонности к образованию проблемных узлов.
Наружный геморрой нередко связан с патологиями внутренних геморроидальных вен.
Стадии и лечение внутреннего геморроя
Внутренний геморрой развивается постепенно, и особых хлопот поначалу не доставляет. С 1961 года медики различают 4 стадии этой формы:
- Первая характеризуется незначительным расширением геморроидальных вен. В результате образуется узел. Жалоб у пациента на этом этапе нет. Опасность в том, что внутреннему узлу есть куда развиваться, ведь плотная кожа, как в первом варианте, его не защищает. Если провоцирующие геморрой факторы не устранены, узел выпячивается в просвет прямой кишки. Постепенно он травмируется твердым калом, который постепенно тянет его вниз за собой. Узел растягивается, болезнь переходит во вторую стадию.
- На этом этапе узел выпадает наружу в момент натуживания и самостоятельно вправляется в просвет прямой кишки. Из уплотнения иногда выделяется небольшое количество крови. Обычно это наблюдается в момент дефекации или сразу после нее. На туалетной бумаге можно увидеть алую каплю или слизь, загрязняющие белье и вызывающее зуд вокруг ануса. Но в целом эта стадия хоть и обращает на себя внимание, больших тревог в плане комфорта не доставляет.
- На третьей стадии узел продолжает расти более стремительно. Его масса увеличивается, поэтому кал легко тянет его наружу, травмирует, провоцирует воспаления. После натуживания, кашля, чихания или смеха узел легко выходит наружу, но самостоятельно уже не вправляется, ему надо помогать рукой. На этой стадии кровотечения уже более обильные. Отмечается тонкая струйка крови или интенсивные выделения после стула. Из-за большой потери крови в этот момент может развиваться анемия. Зуд вокруг ануса, как и пачкание белья, на этой стадии усиливаются. Даже робкие пациенты в это время уже приходят к проктологу.
- На самой тяжелой стадии узел находится постоянно снаружи. Попытки вернуть его на место могут давать только кратковременный эффект.
[color-box color=»white»]На всех стадиях диагностика внутреннего геморроя предполагает пальцевое исследование, осмотр при помощи аноскопа, оснащенного ректальным зеркалом.[/color-box]
Прибор предоставляет возможность не только прощупать узлы, но и увидеть их. Обязательным этапом диагностики, согласно, международным стандартам, является ректороманоскопия. Она необходима для оценки состояния всей прямой кишки с помощью визуального ее осмотра через специальную трубку – ректороманоскоп.
В последнее время это исследование подменяют колоноскопией, поскольку колонокоп тоньше в диаметре и гибче, следовательно процедура менее травматична и легче переносится пациентом. Метод помогает увидеть не только прямую кишку, но и значительную часть всего кишечника. Такое серьезное обследование необходимо, чтобы исключить наличие новообразований. Процедура занимает полчаса и сопровождается выраженным дискомфортом без болевых ощущений.
Хирургические методы
Всегда ли нужно удалять геморроидальные узлы? На первой стадии болезни можно ограничиться консервативной терапией: сосудоукрепляющими медикаментами с исключением факторов, провоцирующих геморрой. На второй и третьей стадиях широко распространены малотравматичные и легко переносимые методы лечения геморроидальных узлов.
- Инфракрасная фотокоагуляция геморроидальных узлов, когда энергия интенсивного инфракрасного излучения в тканях преобразуется в тепловую энергию и прижигает узел с питающими его артериями. За несколько таких процедур узел отмирает.
- Латексное лигирование геморроидального узла, когда на него и питающие сосуды с помощью специального аппарата надевают кольца. Узел пережимается и за несколько дней отмирает.
- Склеротерапия, при которой в проблемную зону вводят специальное вещество, склеивающее венозное сплетение. Диаметр шишки уменьшается, кровотечение останавливается.
- Криодеструкция. Жидким азотом в течение трех минут замораживают шишку. Когда она оттает, отпадет сама собой.
- Операция Лонга – передавливание ножки узла специальным разовым инструментом типа степлера. Кровоснабжение прекращается, шишка отпадает.
Все варианты малоинвазивной терапии хорошо переносятся, поэтому после такой операции (точнее сказать – манипуляции, занимающей 5-7 минут) пациент сразу идет домой, возвращаясь к привычному для него ритму жизни, с некоторыми ограничениями на ближайшие две недели. На второй стадии результаты такого лечения хорошие. На третьем этапе эффективность лечения снижается. Может потребоваться и повторная операция вплоть до радикального иссечения геморроидальных узлов – геморроидэктомии, ведь при использовании малоинвазивных методов венозная недостаточность, а, значит, и вероятность рецидивов, сохраняются.
Традиционная геморроидэктомия – самая эффективная мера для кардинального решения проблемы. В этом случае скальпелем иссекаются узлы и место их крепления. Продолжительность процедуры – 40 минут. Она может быть открытой (по Миллигану-Моргану) и закрытой (по Фергюсону). В каждом случае используют общий наркоз. После удаления узлов по Миллигану-Моргану основание прошивают, оставляя рану открытой. Сторонники этого метода считают, что рана в таком виде заживает быстрее. Во втором варианте после иссечения шишек рану ушивают. Дополнительные швы могут удлинять период заживления.
Если квалификация хирурга позволяет, применяется иногда и подслизистая геморроидэктомия по методу Паркса. В этом случае иссекают только узел, сохраняя ножку и целостность подслизистой. Если венозные сплетения крупные и есть риск интенсивного кровотечения, показана именно такая операция.
В распоряжении хирурга сегодня не просто скальпель: можно удалять узел электрокоагулятором, хирургическими ножницами, ультразвуковым скальпелем. Современные инструменты – это минимум крови, струпов, патологических изменений и воспаления.
Из перечисленных инвазивных и малоинвазивных операций геморроидэктомия – самая травматичная, а, значит, и самая болезненная в послеоперационном периоде. Он характеризуется нетрудоспособностью как минимум на месяц и очень медленным улучшением состояния.
Медикаментозная терапия
Как лечить геморроидальные узлы, по результатам диагностики решает проктолог. Как правило, терапия начинается с нормализации состояния сосудов. На первых стадиях развития болезни эффективны препараты следующих групп:
- Венотоники. Улучшить состав и циркуляцию крови, предупредить застойные явления в слабых расширенных венах можно с помощью Детралекса, Троксевазина, Венаруса, Флебодиа 600. Таблетки принимают по 4-6 штук в сутки. Выпускают венотоники и с локальными возможностями, например, такие, как гель Троксевазин.
- Противовоспалительные медикаменты. Сократить зону воспаления и отечности можно с помощью мазей и суппозиториев. Из негормональных препаратов класса НПВС назначают свечи с индометацином, Релиф, Левомеколь, мазь Вишневского. Из гормональных аналогов популярны средства на основе гидрокортизона: Ультрапрокт, Релиф Ультра, Проктоседил М. Последний вариант более эффективен, но и непредвиденных эффектов у него больше.
- Анестетики. Терпеть боль при геморрое нет необходимости. Анестезирующими возможностями обладают лекарства системного воздействия (Найз, Пенталгин, Ибуклин) или локального, типа суппозиторий с обезболивающим эффектом (Релиф Адванс, Анестезол, Нео-Анузол, Гинкор Прокто, Гепатромбин, Прокто-Гливенол) или мази Безорнил.
- Антисептики. Лекарства этого класса применяют, чтобы предупредить развитие патогенных микроорганизмов. Разработан биоактивный комплекс на основе натуральных ингредиентов – масла облепихи, прополиса, цветков календулы, дополненных химическими компонентами – цинком, висмутом. На локальном уровне можно обеззараживать проблемную зон суппозиториями с ихтиолом, облепихой, Анузолом, Нео-Анузолом, Анестезолом.
- Ранозаживляющие лекарства. Свечи с метилурацилом, маслом облепихи, прополисом и жиром печени акулы стимулируют процессы регенерации.
- Антикоагулянты. Застой крови способствует образованию сгустков. Для профилактики тромбообразования используют разжижающие кровь медикаменты на основе гепарина в разных лекарственных формах – в виде мазей, свечей.
- Гемостатики. Если выявлено внутреннее кровотечение в кишечнике, остановить кровь можно таблетками типа Викасола или свечами с адреналином. Сужают сосуды и восстанавливают ткани Релиф, Релиф Адванс, Прокто-Гливенол, Натальсид.
Чем еще можно лечить геморроидальные узлы? При хронических запорах, травмирующих кишечник и геморроидальные узлы, назначают слабительные средства: Дюфалак, Гутталакс, Нормазе, Синаде, Гутасил, Порталак. Они улучшают кровоток в проблемных венах, снижают давление на сосуды от перегруженного каловыми массами кишечника. Из-за отсутствия эффекта привыкания принимать эти слабительные можно на протяжении достаточно длительного времени.
[color-box color=»yellow»]Лекарства этих классов, если они прописаны в терапевтической схеме, необходимо принимать и после исчезновения симптомов. Для профилактики рецидивов повторный курс назначают после перерыва.[/color-box]
Свечи можно использовать не только для лечения внутреннего геморроя. Для эффективного воздействия на наружные узлы, при введении суппозитория не стоит проталкивать его сразу внутрь. Подержите свечу в руках. Чтобы она размягчилась и задержите конус в анальном отверстии, чтобы лекарство поработало в проблемной зоне. Для наружных шишек можно использовать и мази. Кроме воспаления и отечности, они снимают зуд, раздражение и дискомфорт. Для лечения внутреннего геморроя в помощью препаратов в форме геля существует специальный наконечник (часто продается в комплекте с тубой). Важно следить за его чистотой. Если приспособления нет, пропитайте мазью марлевый тампон и вставьте турунду в задний проход.
Если геморрой сопровождается трещинами, уменьшить боль и снять спазмы сфинктера можно суппозиториями с ранозаживляющими и обезболивающими возможностями: Постеризаном, Проктозаном, Ультрапроктом, Метилуарциловыми свечами. Из других медикаментов локального воздействия используют Нифедипиновую и Нитроглицериновую мази. Их наносят дважды в сутки. Если трещина воспалилась, помогут Левомеколь, Ауробин, Солкосерил, Проктозан. Блокады под трещины при наличии геморроидальных шишек не делают – это провоцирует обострение геморроя.
Из современных методик интересен способ с использованием аутоплазмы пациента. Для лечения у него надо взять кровь (8 мл), отделить из нее плазму, усиленную тромбоцитами, и подколоть под проблемную зону. В таком лекарстве содержится немало ранозаживляющих активных компонентов. Аутоплазму можно сочетать с озонотерапией. Озон – мощный окислитель и иммуномодулятор.
Эти методики популярны в развитых странах благодаря своей безопасности и эффективности, так как озон и родная кровь не могут давать осложнений. Старые, видоизмененые трещины с рубцами лечат хирургическими методами. Чтобы перевести болезнь из хронической стадии в острую форму (ее можно лечить уже медикаментозно), рубцовые ткани удаляют скальпелем и трещину освежают.
Воспалительный процесс нередко сопровождается повышением температуры. Улучшить состояние помогут жаропонижающие средства: Нимулид, Нурофен, Парацетомол.
При выпадении узлов на последних стадиях геморроя в лекарственную схему добавляют пребиотики и пробиотики типа Ацепола или Линекса. Лекарства улучшают кишечную микрофлору, улучшают перистальтику, повышают всасываемость других препаратов. Для повышения т эффективности терапии в целом принимают также иммуномодуляторы, улучшающие барьерные функции организма
Народные средства
Нетрадиционная медицина накопила свой арсенал средств для борьбы с геморроем, но используют их только как вспомогательные лекарства, закрепляющие эффект от медикаментозного или хирургического лечения, а также в целях профилактики. Компоненты для отваров и настоев, которые можно использовать в компрессах, примочках, ванночках, свечах, лучше приобретать в аптеке.
- Паровые ванночки. Проварите в молоке в течение получала несколько луковиц. Отвар добавьте в емкость для процедур (подойдет и обычный чистый ночной горшок) и прогревайте проблемную зону над паром до остывания жидкости. Остерегайтесь ожогов, температура ванночки должна быть комфортной.
- Ванночки с настоями трав. Кроме паровых, для лечения геморроя применяют и сидячие ванночки с отварами лекарственных трав – шалфея, зверобоя, дубовой коры, листьев земляники, ноготков или с марганцовкой. С выбором трав поможет определиться лечащий врач. Если нет специальной емкости, предназначенной для таких процедур (ее можно купить в интернет-магазинах), можно приспособить для этой цели и пластиковый таз. Материал емкости не должен обжигать кожу и вступать в реакцию с составом. После ванночки полезно поставить свечу – Релиф Адванс, Натальсид, Проктогливенол или самодельную, с ранозаживляющими и обезболивающими возможностями.
- Свечи на основе ромашки. Ледяные свечи изготавливают из отвара. Для приготовления ромашкового чая на стакан кипятка достаточно взять 30 г сухого сырья. После настаивания жидкость надо процедить и разлить по формочкам (кулечки в виде конусов можно изготовить из плотной бумаги). Замороженные свечи храните в морозильной камере холодильника и используйте по мере необходимости. Лед помогает справиться с отеками и воспалением, цветки ромашки обладают обезболивающим и бактерицидным эффектом.
- Примочки с медом. Жидкий мед наносится на марлевую салфетку и прикладывается к подготовленной проблемной зоне до полного всасывания. Процедуру лучше проводить на ночь, когда можно оставаться в спокойном положении для пролонгированного эффекта лекарства. Из засахаренного меда можно изготовить и свечи.
- Свечи из картофеля. Из середины сырого качественного клубня вырезают конус и вводят в прямую кишку. Для облегчения процедуры на кончик свечи можно нанести вазелин или облепиховое масло, обеспечивающее дополнительный лечебный эффект.
- Мази из лекарственных трав. Для изготовления самодельных мазей отвары целебных растений сочетают с вазелином, а еще лучше – с пчелиным воском. Для одной процедуры достаточно мази размером с горошину. Внутрь можно вводить лекарство и с помощью шприца.
- Микроклизмы. Слизистую прямой кишки можно орошать соком картофеля, мякотью листа алоэ, разбавленным медом или настоями лекарственных трав.
Выбор процедур и рецептов надо обязательно согласовать с лечащим врачом. При появлении дискомфорта или непонятных симптомов лечение домашними средствами надо прекратить и пройти дополнительное обследование.
Как помочь лекарствам
Геморрой сегодня – это уже не досадное недоразумение, а образ жизни. Без его модификации, изменения пищевых привычек и двигательной активности симптомы острого геморроя убрать можно, но вылечить болезнь навсегда – вряд ли. Какими бы методами не устраняли геморроидальные шишки, без жесткой самодисциплины рассчитывать на быстрый и долговременный результат не приходится. Вместе с рецептами доктор выдаст несколько простых, но важных рекомендаций.
- Пересмотрите свой рацион питания: в меню должны быть продукты, не раздражающие кишечник и создающие благоприятную среду для ликвидации очага воспаления. Полезны кисломолочные продукты, нежирные мясо и рыба, блюда растительного происхождения – полужидкие супы, вязкие каши – овсяная, гречневая, пшенная. Острые, горькие, соленые, консервированные продукты и приправы исключаются. В черном списке также выпечка из белой муки, макароны, рис, картофель, а также овощи с грубой клетчаткой – редька, редис, белокочанная капуста. Из способов термической обработки предпочтение надо отдавать тушеным, запеченным, приготовленным на пару блюдам.
- Следите за своим весом, ведь ожирение – еще один провоцирующий фактор развития геморроя.
- Из вредных привычек самая опасная – злоупотребление алкоголем, усиливающим застой крови в венах кишечника. Спиртные напитки придется полностью исключить (в том числе и пиво). Впрочем, частые стрессы, переедание и курение также не способствуют выздоровлению.
- Контролируйте свой питьевой режим. Общая норма – от 2 л чистой воды в сутки. Точную дозу с учетом веса и возраста подскажет врач. Обезвоженность организма усиливает склонность к запорам, увеличивает давление каловых масс на больные сосуды прямой кишки.
- Следите за работой кишечника: стул должен быть регулярным (периодичность – один раз в сутки), мягким, но оформленным, так как и запор, и диарея раздражают геморроидальные узлы, усиливают воспаление и давление на сосуды. Если в начале акта дефекации всегда идет крепкая пробка кала, можно сделать встречную масляную клизму (по 100 г растительного масла и теплой воды). Процедуру выполняют перед испражнением. Задержите жидкость в кишечнике на 2-3 минуты, и процесс пройдет безболезненно.
- После каждого похода в туалет по большой нужде обязательны гигиенические процедуры. Прохладная вода хорошо сужает сосуды, вместо туалетной бумаги воспользуйтесь мягкой тканью. Если такой возможности нет, берите с собой влажные салфетки.
- Физические нагрузки могут улучшить работу кишечника или усилить выпадение геморроидальных узлов. Здесь важно соблюдать меру. Прекратите поднимать тяжести. Беременным полезно стоять на четвереньках – это уменьшает нагрузку на брюшную полость, восстанавливает кровоток в малом тазу.
- При сидячем образе жизни выбирайте удобное, достаточно жесткое кресло. После операции по поводу геморроя на него надо положить мягкий валик в форме кольца. Каждый час необходимо делать перерывы для гимнастических упражнений, предупреждающих застой крови в малом тазу. Особенно полезны приседания, сжимание и разжимание мышц сфинктера, в лежачем положении – упражнения для ног («ножницы», «велосипед»).
- Своевременно пролечивайте кишечные инфекции, дисбактериоз, расстройства стула.
- Регулярно проходите профилактический осмотр, особенно если вы в группе риска или вам уже установлен диагноз «геморрой».
Если на туалетной бумаге после дефекации увидели впервые каплю крови – это уже геморрой.
Если пропустили первый сигнал и наблюдаете уже выпадающие узлы – это запущенный геморрой. Геморрой внешний – не беда: приходите, вылечит даже терапевт. Геморрой внутренний – приходите как можно раньше. Но даже на 3-4-й стадиях шансы на выздоровление есть. Правда, «малой кровью» уже не отделаетесь. Берегите свое здоровье.
Частые вопросы
Какие методы лечения геморроидальных узлов существуют?
Существует несколько методов лечения геморроидальных узлов, включая консервативные методы, минимально инвазивные процедуры и хирургическое вмешательство.
Какие консервативные методы лечения геморроидальных узлов можно использовать?
Консервативные методы лечения геморроидальных узлов включают применение местных препаратов (мази, гели, свечи), изменение питания и образа жизни, применение противовоспалительных и обезболивающих препаратов.
Какие минимально инвазивные процедуры могут быть использованы для лечения геморроидальных узлов?
Минимально инвазивные процедуры, такие как склеротерапия, лазерная коагуляция, электрокоагуляция и фотокоагуляция, могут быть использованы для лечения геморроидальных узлов. Они позволяют устранить узлы без хирургического вмешательства.
Когда требуется хирургическое вмешательство для лечения геморроидальных узлов?
Хирургическое вмешательство может потребоваться в случаях, когда консервативные методы и минимально инвазивные процедуры не приносят достаточного облегчения или когда узлы становятся слишком большими или сложными для лечения другими методами.
Какие хирургические методы лечения геморроидальных узлов существуют?
Существует несколько хирургических методов лечения геморроидальных узлов, включая геморроидэктомию, лигирование геморроидальных артерий и трансанальное удаление геморроидальных узлов с использованием специальных инструментов.
Полезные советы
СОВЕТ №1
При лечении геморроидальных узлов рекомендуется использовать местные препараты, такие как мази, гели и свечи. Они помогают снять воспаление, уменьшить отечность и облегчить боль. Важно выбирать препараты, содержащие анестетики и противовоспалительные компоненты, такие как лидокаин, гидрокортизон или алоэ вера.
СОВЕТ №2
Для улучшения состояния геморроидальных узлов рекомендуется включить в рацион пищу, богатую клетчаткой. Овощи, фрукты, цельнозерновые продукты и бобовые помогут улучшить перистальтику кишечника и предотвратить запоры, что способствует снижению давления в прямой кишке и уменьшению риска образования новых узлов.